側頭葉手術
記憶を温存する側頭葉手術法(海馬多切術)
1. 側頭葉切除術による記憶障害(後遺症)
側頭葉てんかんに対する代表的な手術法が側頭葉切除術です。
側頭葉切除術はきわめて有効な手術法で、一側焦点の場合、70%-80%で完全に発作が消失します。しかし、手術前のMRIで、海馬の萎縮が見られない場合は、左側の側頭葉切除により記憶力が低下します。
この記憶は、特に言語に関する最近の記憶が障害されます。人の名前を覚えるのが苦手になったり、ひどいときは数時間前の出来事や、電話の内容を忘れてしまうこともあります。新しいことを学習する能力が極端に低下するために、語学の学習や、資格試験を取ったりするときに非常なハンディキャップになります。
このように記憶力低下の後遺症が著しいために、術前のMRI検査で海馬の萎縮が見られない場合は、手術を敬遠する脳外科医も少なくありません。
患者さんが、この後遺症を十分に理解されたときに限って、手術は行われますが、かなりの記憶障害、学習能力の低下は覚悟しなければなりません。
この記憶障害は、海馬を切除することに関連していますので、最近開発されてきた選択的海馬切除法を用いても、結果は余り変わりません。すなわち、海馬を切除する限り、術後の記憶障害は避けられないのです。
この重大な後遺症を何とか解決したいと私たちは長年取り組んできました。そして、ついに新しい手術方法を完成しました。
6年以上前から、この新手術法を約50人の患者さんに適用しました。その半数は、左側の患者さんで、術前のMRIで海馬の萎縮はありませんでした。にもかかわらず、術後の記憶力障害の後遺症が残ることはありませんでした。
2. 手術方法
言語に関連する記憶線維は側頭葉底面を通って、海馬の先端部から海馬に入ります。この記憶に関連する線維を傷つけないで海馬に到達するのが最初の関門です。
私たちが考案した方法は、側頭葉のなるべく先端で、シルヴィウス裂に沿って、上側頭回の灰白質を一部吸引して側頭葉下角(髄液で満たされた脳室の一部)の天井に到達します。
側頭葉下角の天井は神経の束で構成され、側頭茎と呼ばれます。この側頭茎の前半部を切断しても、特に重大な記憶障害は生じません。そこで、この側頭茎を経由して、側頭葉先端の脳室に達し、海馬の表面を露出します。
|
|
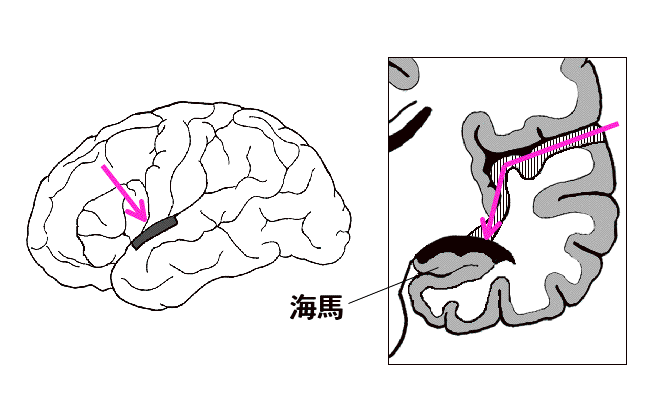
側頭葉の小皮質切開から海馬に到達する。
|
この図から分かるように、約2 cm 位の小さな切開線から、側頭茎を切断して海馬の表面に到達します。手術用の顕微鏡下ではこれだけのスペースがあれば、海馬の全長にわたって外科的処置を加えることが可能です。
次に、海馬と扁桃体の表面から直接脳波を記録します。これにより、どの範囲がてんかん焦点になっているかが診断できます。
症例によっては、海馬の先端(海馬頭)のみが焦点の場合もありますし、海馬頭から海馬尾部の海馬全体からてんかん性異常波が出現する場合もあります。
海馬を手術する範囲が決まったら、いよいよ海馬のMSTにかかります。
海馬の表面は白板と呼ばれるきわめて硬い純白な神経線維で覆われています。この白板を経由して、海馬からの記憶線維は海馬の内側にある海馬采へと連結されます。
白板の下に、2 mm 以内の狭い幅で、錘体細胞層があります。この錘体細胞が海馬からのてんかん性発射に最も密接に関連しています。
錘体細胞層の横方向の連絡を絶ちきることにより、MSTと同様な理屈で、てんかん発作の発生を抑制できることになります。
|
|
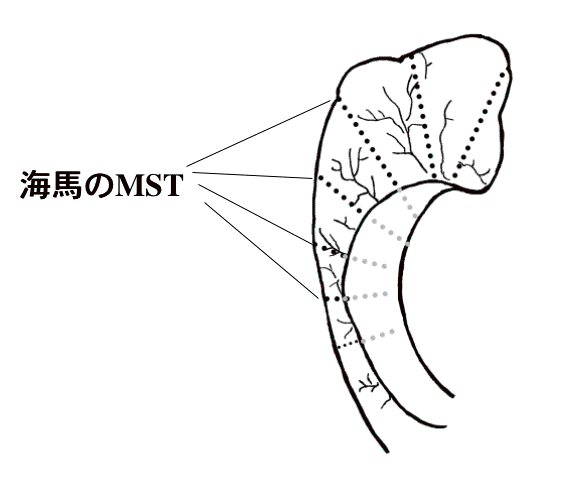
海馬の連絡線維に沿ってMSTを加える。
|
海馬からのてんかん波は、患者さんにより出現する範囲が異なります。
異常波が海馬頭に限局している場合は、この部分だけのMSTで、海馬からのてんかん波は完全に消失します。しかし、多くの場合、海馬の尾部まで広範囲にわたっててんかん波が見られます。この場合は、奥深くまで、十分にMSTを追加しなければなりません。
海馬からの皮質脳波は、きわめて正確に遺残焦点を反映します。海馬全体から脳波を記録して、きれいに海馬頭から海馬尾部までスパイクが消失したら、MSTの効果は十分と判断できます。
|
|
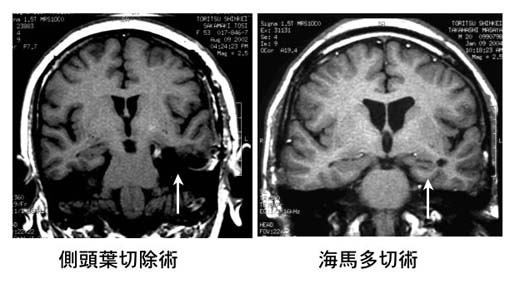
MRIの比較
|
手術後のMRIを比較しますと、側頭葉切除術を施行した場合と、海馬のMSTとでは、明らかに異なった結果が得られます。
側頭葉切除術では、海馬は完全に消失してしまいます。海馬が記憶回路の要であることを考えると、どのように海馬の周辺を残しても、海馬が無くなれば、記憶機能を保つのが困難なことが、MRIからもよく理解されます。
これに対して、海馬にMSTをおいた場合は、小皮質切開から脳室までの進入経路が一筋残るだけで、その他の側頭葉組織は、完全に温存されているのが分かります。しかも、記憶に関連する線維は切断されていないので、記憶力は完全に維持することが可能なのです。
3. 手術効果
これまで、2001年から2008年までの間に、70例以上の人に側頭葉切除術の代わりに海馬のMST(海馬多切術)を施行しました。
これらの方は、手術前のMRIで、いずれも海馬に萎縮が見られませんでした。両側の焦点に海馬多切術を施行した例もありますが、この数字は術前診断で片側の焦点と診断された患者さんのみです。
焦点が左か右の片側と診断された場合は、発作に対する手術効果はきわめて優れていました。海馬多切術後、1年以上経過した62人について検討した結果、76%の方で術前に見られていた複雑部分発作は完全に消失、10%で著明改善、12%で有意に改善という結果が得られました。手術後に発作が悪化した症例はありませんでした。
このことから、海馬MSTは、側頭葉切除術に匹敵する手術効果が得られることが分かりました。
海馬のMSTは、もしかすれば、通常の大脳皮質に対するMSTよりも、効果が優れているかもしれません。
海馬MSTの記憶力温存の効果は、きわめて素晴らしいものでした。海馬のみに処置を加えたグループでは、手術直後から全く記憶力の低下が見られませんでした。
海馬のMST以外に、側頭葉先端の切除など、他の複数の処置が加わった群では、手術直後では一時的に記憶力が低下しました。しかし、手術後2-3ヶ月で回復の気配がみえはじめ、6ヶ月後には、完全に手術前のレベルに快復しました。
記憶力の評価には、厳密な神経心理学テストがもちいられ、手術後2週間と6ヶ月後にチェックしました。
この客観的な評価法で、記憶力が回復することが証明されたのです。
このデータから、海馬萎縮の存在しない左側焦点でも、海馬MSTを用いれば、永久的な記憶力の障害が出現することはなく、最大6か月で記憶力が回復することが確認されたわけです。
しかし、中には、海馬多切術を用いても、術後に記銘力低下が残存する例があります。これは、手術後に側頭葉由来の複雑部分発作が完全に止まらない場合です。つまり、発作が残存すると、記銘力の回復が伴わないのです。
手術成績が良好だと、記憶力の回復も良好。手術成績が悪いと、記憶の回復も悪い。
このように、良い時はすべてがよいのですが、悪い時は何もかもが芳しくないのがてんかん手術の特徴です。
なぜ、このような現象が起きるかを推測すると、てんかん発作が残存していると言うことは、てんかん波が多切術をおいた海馬にも波及することを意味します。そのために、記憶内容が海馬を介して脳にインプットされようとするときに、てんかん波がこれを障害するわけです。
海馬そのものは記憶を取り込む能力を保持していても、てんかん波の干渉により記憶を取り込む能力が邪魔されてしまうのです。
したがって、術後の薬物療法により、てんかん発作が著明に改善すれば、記憶力も同様に改善する可能性を秘めています。この点は、たとえ記憶力が十分に回復しない場合でも、海馬多切術という新しい手術法の利点と言えるでしょう。
通常の側頭葉てんかんの手術後では、視野欠損が出現することがよくあります。しかし、視野が欠如する範囲は、手術側の反対側上1/4で、本人は自覚しないことが多く、日常生活の支障にはなりません。この新しい手術法でも、視野欠損が出現することがありますが、側頭葉切除術の場合と同様に、日常生活には全く支障はありません。
手術に伴う後遺症は、通常の手術の場合と同様に、きわめてまれな術後の出血、感染などに限られており、この手術が特に危険性が高いことはありません。むしろ、切除する範囲が狭いので、側頭葉切除術より安全な手術と言えるかもしれません。
→ 「てんかんについての疑問すべてにお答えします」に戻る
文責 清水弘之 (日本てんかん学会専門医・指導医)
> 清水クリニックのホームページに戻る



