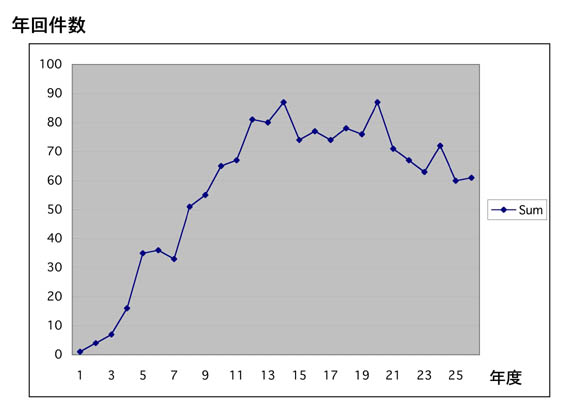
私が都立神経病院に勤務していた、1983年から2010年3月までの27年間に1562例のてんかん手術を施行してきました.
手術内容の内訳は、以下の通りです.
MSTと皮質焦点切除は同時に行われることが多いので、主に施行した方の術式をカウントしました。
また、脳梁離断術は単独に脳梁離断術を施行した症例のみの件数です。
他の手術法と同時に行われた脳梁離断術73件は含まれていません。
また、これ以外に、多脳葉切除術、迷走神経刺激NCP埋め込み術など、件数の少ないものは除外してあります。

私が過去に行った手術内容の特徴は以下のようにまとめることが出来ます.
また、手術件数のみだけでなく
など各種診断・治療法について、これまでいろいろな新しい方法を開発してきました。
手術の危険性は
などが関係します。
手術操作の危険性としては、大脳機能に直接関係する部位が、手術操作により損傷された場合です.
たとえば、運動神経に関与する動脈が損傷して、半身麻痺などが生じるのがその例です.
手術中の偶発事故としては、手術は順調に進められたのに、患者さんが手術中に脳梗塞などを起こす場合です.
最近は麻酔法が進歩して、麻酔の危険性は非常に低くなりました.しかし、麻酔は手術中の血圧、脈拍、肺の換気状態、出血量、水分のバランス、血液ガス(血液中の酸素や炭酸ガスの分圧)、血液中のタンパク質、Na, K等の電解質バランスなどを管理する重要な役割を担っています.
水分が入りすぎると、手術後の脳浮腫などにつながることがあります.
手術後の管理中に起きるリスクとしては、直後の頭蓋内出血、感染(頭蓋内の感染、肺炎など)、脳浮腫、などがあります
従って、手術で患者さんが無事に回復して元気になるまでには、緻密な手術操作、厳密な麻酔管理、術後の注意深い観察と治療を経て達成が可能な、非常に多くの人々の努力の上に築かれていることをよく理解して頂く必要があります.
このような知識を背景として見て頂きたいのですが、当院でこれまで実際に発生した手術による後遺症は以下のようになります。
この中で、死亡2例、重篤な脳障害が2例で、合わせて4例 (0.27%)となります.
死亡の原因は、1例は乳幼児の肺炎、もう1例は20代の男性で、元気に歩き始めた直後に、 下肢の深部静脈に形成された血塊が肺に流れていき、突然死したものです.
長時間の飛行機旅行なので発生するエコノミー症候群と同様な機序で発生する、深部静脈血栓症です.
肥満した男性で、喫煙の習慣のある方に発生しやすいリスクです.
最近は、手術中から歩行開始まで、下肢に空気ポンプを巻き付けて、歩いているのと同様に足の筋肉を収縮、弛緩させて、この合併症を予防しています.
重篤な後遺症は、1例は小児で、手術後に原因不明のてんかん重積となり強い意識障害が残ったものです.
もう1例は成人ですが、術中に脳深部静脈が閉塞して、強い半身麻痺と意識障害が残りました.
これらを合計すると356回の手術に1回の割合で死亡または重篤な後遺症が発生しています.
残りの4例は、半身麻痺、言語障害、強い記憶障害などで、日常生活は自力で行うことが出来ますが、生活面で強い支障を感じています
従って、1501回の手術で8例の死亡または後遺症が発生していることになり、これは188回の手術に1回の割合(0.5%)となります.
一般の方には、かなり高い数字に感じられるかも知れませんが、医学的には相当に低い数字と判断されます.
たとえば、お産で治療を要するような何らかの先天異常(奇形)を持った子供さんの生まれる割合は、普通の出産でも2%、つまり100回のお産に2人にみられます.
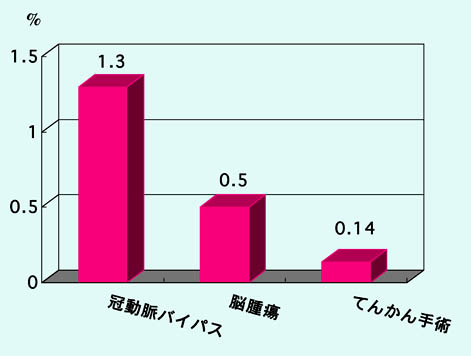
他の手術と比較してみても、心臓の手術で最もルーチンに行われる冠動脈バイパス手術の死亡率は1.3%、つまり100回の手術で1人以上が死亡する危険性があります(2005年、日本胸部外科学会の集計).
また、脳腫瘍の手術では、2006年の日本脳腫瘍学会によるアンケートでは25000件以上の集計で、手術死亡率は0.5%、200回の手術に1人でした。もちろん、この数字には手術による重篤な後遺症の数は含まれていません.
てんかん手術の死亡率(手術から1ヶ月以内の死亡)が750回の手術で1人(0.13%)が非常に低い数字であることが、以上の比較から理解して頂けると思います.
てんかんについてもっと詳細 (発作症状、検査法、手術法、入院期間、費用など) をお知りになりたい方は、